

腹水(ascites)是失代偿期肝硬化患者常见且严重的并发症之一,也是肝硬化自然病程进展的重要标志。为帮助临床医生在肝硬化腹水及其相关并发症的诊疗和预防工作中做出合理决策,中华医学会肝病学分会组织肝病、消化、感染、药学和统计等领域的专家编写了《肝硬化腹水及相关并发症的诊疗指南》。
以下为该指南中腹水的治疗部分内容。
腹水的治疗
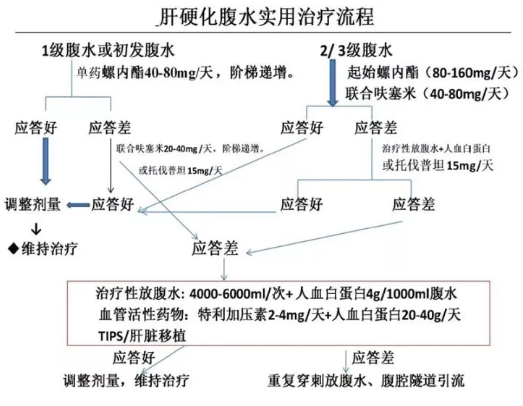
临床上根据腹水的量及伴随疾病确定患者是否需要住院治疗。
1级腹水:多数患者无症状,伴肝硬化其它并发症少,对利尿药物治疗敏感,可门诊治疗,并应督促患者定期门诊随访。
2级腹水:大多数患者有症状,常伴肝硬化其它并发症,需要住院治疗。
3级腹水:必须住院治疗。
肝硬化腹水治疗的原则
01
治疗目标
腹水消失或基本控制,改善临床症状,提高生活质量,延长生存时间。
02
一线治疗
①病因治疗;
②合理限盐(4-6g/天)及应用利尿药物(螺内酯和/或呋塞米);
③避免应用肾毒性药物。
03
二线治疗
①合理应用缩血管活性药物和其他利尿药物,如特利加压素、盐酸米多君及托伐普坦等;
②大量放腹水及补充人血白蛋白;
③经颈静脉肝内门体静脉分流术(TIPS);
④停用非甾体抗炎药(NSAIDs)及扩血管活性药物,如血管紧张素转换酶抑制剂(ACEI)、血管紧张素受体拮抗剂(ARB)等。
04
三线治疗
①肝移植;
②腹水浓缩回输或肾脏替代治疗③腹腔α-引流泵或腹腔静脉Denver分流。
利尿剂和其他相关药物
利尿药物是治疗肝硬化腹水的主要方法,常用的利尿药物种类:醛固酮拮抗剂、袢利尿剂及血管加压素V2受体拮抗剂等。
醛固酮拮抗剂
螺内酯是临床最广泛应用的醛固酮拮抗剂,其次为依普利酮(eplerenon)等。
推荐螺内酯起始剂量40-80mg/天,以3-5天阶梯式递增剂量,常规用量上限为100mg/天。最大剂量不超过400mg/天。
不良反应:高钾血症,男性乳房发育胀痛,女性月经失调,行走不协调等。
依普利酮临床主要用于治疗高血压,缺少治疗肝硬化腹水的临床疗效及安全性报道。
袢利尿剂
呋塞米(furosemide)是最常用的袢利尿剂,其他有托拉塞米(torasemide)等。
呋塞米推荐起始剂量20-40mg/天,3-5天可递增20~40mg,呋塞米常规用量上限为80mg/天,每日最大剂量可达160mg。
不良反应:体位性低血压、低钾、低钠、心律失常等。
高度选择性血管加压素2型受体(V2)拮抗剂
这类药物包括托伐普坦(tolvaptan)、利伐普坦(lixivaptan)等。
托伐普坦对肝硬化腹水和/或伴低钠血症患者、终末期肝病患者合并腹水或顽固型腹水均有较好的疗效及安全性。短期(30天内)应用托伐普坦治疗肝硬化腹水和/或伴低钠血症患者安全有效,且血钠纠正患者其生存率显著提高。开始一般15mg/天,根据服药后8小时、24小时的血钠浓度与尿量调整剂量,最大剂量60mg/天,最低剂量3.75mg/天,一般连续应用不超过30天。禁忌证为低血溶量低钠血症。
不良反应:口渴、高钠血症、肾功能衰竭等,需密切监测血钠及肝肾功能。
其他类利尿药物
①噻嗪类利尿药
氢氯噻嗪是最常用的噻嗪类利尿药。常用量口服每次25-50mg,每日1-2次。噻嗪类利尿剂可引起糖代谢紊乱与胰岛素抵抗,可增加糖尿病的发生,因此肝硬化腹水患者不建议长期应用。不良反应与呋塞米相似。
②盐酸阿米洛利(amiloride)和氨苯喋啶
系保钾利尿药,与噻嗪类或袢利尿剂合用有协同作用。如果螺内酯不能耐受,可用阿米洛利替代治疗,10-40mg/天。由于该药价格较贵且疗效较螺内酯差,临床应用很少。
收缩血管活性药物
①特利加压素
在大量腹腔放液后给予特利加压素(6-12mg/天)联合人血白蛋白(1g/kg/天)可以有效预防大量放腹水后循环功能障碍及肝肾综合征(HRS)。特利加压素联合人血白蛋白与单用人血白蛋白比较,1型HRS及全身炎症反应综合症患者的肾功能有明显改善,可用于肝硬化患者顽固型腹水和HRS的治疗。
特利加压素禁忌证为孕妇及未控制的高血压;相对禁忌证包括缺血性心血管疾病等。
不良反应为腹部绞痛、大便次数增多、头痛和动脉压增高等。特利加压素不良反应与剂量及静脉点滴速度有关。
用法:1-2mg/次,q12h静脉缓慢推注(至少15分钟)或持续静脉点滴,有治疗应答反应则持续应用5-7天;如果无反应,1-2mg/次,q6h静脉缓慢推注或持续静脉点滴,有反应则持续应用5-7天。停药后病情反复,可再重复同样剂量。如果无反应,可增加剂量,最大剂量12mg/天。
②盐酸米多君(midodrine)为α1受体激动剂,常用于治疗低血压,可增加肝硬化顽固型腹水患者24小时尿量和钠排泄,对非氮质血症肝硬化腹水患者有较好疗效。
用法:12.5mg,一天3次,口服。国内缺乏应用盐酸米多君经验及数据。
血管活性药物治疗应答反应指标:①完全应答:72小时内血肌酐(SCr)降低至基线值0.3mg/dl(26.5μmol/L)以下或较用药前下降50%以上。②部分应答:72小时内急性肾损伤(AKI)分期下降及SCr降低至≥基线值0.3mg/dl或较用药前下降>25%。③无应答:AKI无恢复。
利尿药物及剂量选择
(1)1级腹水或初发腹水单独给予螺内酯,推荐起始剂量40-80mg/天,1-2次/天口服,若疗效不佳时,3-5天递增40mg或联合呋塞米。螺内酯常规用量上限为100mg/天,最大剂量400mg/天。呋塞米推荐起始剂量20-40mg/天,3-5天可递增20-40mg,呋塞米常规用量上限为80mg/天,最大剂量160mg/天。
(2)2/3级腹水或复发性腹水螺内酯联合呋塞米疗效明显高于螺内酯序贯或剂量递增,且髙钾血症发生率显著降低。因此,推荐螺内酯与呋塞米起始联合使用,初始剂量螺内酯80mg/天,呋塞米40mg/天,3-5天可递增螺内酯与呋塞米的剂量,至达最大剂量。
(3)何时应用V2受体拮抗剂对于1级腹水患者不推荐托伐普坦,对于2/3级腹水、复发性腹水患者,当常规利尿药物(呋塞米40mg/天,螺内酯80mg/天)治疗应答差者,可应用托伐普坦。
利尿药物相关并发症大多出现在治疗1周内,因此建议在用药3天内监测SCr、血钠、钾离子浓度。监测随机尿Na/K,可评估利尿药物的治疗应答反应,如果尿Na/K>1或尿钠排泄>50mEq/天,提示利尿药物治疗有应答反应。
利尿药物的配伍禁忌
肝硬化腹水患者的慎用药物包括:NSAIDs,如布洛芬、阿司匹林等,可致肾脏前列素合成从而减少肾血流灌注,增加出现急性肾衰、低钠血症等风险,多个指南均建议这些药物慎用于肝硬化腹水患者;ACEI和ARB类药物可引起血压降低,肾功能损伤;氨基糖甙类抗菌药物单用或与氨苄西林、美洛西林、头孢类等抗菌药物联用均可增加肾毒性;造影剂有可能加重肾功能异常患者肾脏损伤的风险。
利尿药物治疗应答反应评估和停药时机
(1)利尿药物治疗应答反应的评估
利尿药物治疗应答反应(显效、有效及无效)包括24小时尿量、下肢水肿及腹围3个主要指标综合评估:
①24小时尿量:显效:较治疗前增加大于1000ml;有效:较治疗前增加500-1000ml;无效:较治疗前增加小于500ml。
②下肢水肿:选择双足中水肿程度较重一侧,检查部位选择胫骨嵴或足背。显效:完全看不到压痕为无水肿。有效:可见压痕为轻度水肿;无效:明显压痕为重度水肿。
③腹围:平卧以脐的位置水平绕腹一周测定腹围。显效:治疗后腹围减少2cm以上;有效:腹围减少0-2cm;无效:无减少或增加。
(2)腹水治疗无应答反应:①4天内体重平均下降<0.8kg/天,尿钠排泄少于50mEq/天;或已经控制的腹水4周内复发,腹水增加至少1级;②出现难控制的利尿药物相关并发症或不良反应。
(3)利尿药物何时停药
理论上肝硬化腹水患者利尿药物需要长期维持治疗,以避免腹水反复发生,特别是ChildB/C级肝硬化患者。HRS时停用利尿药物仍存在争议,迄今,没有证据支持1型HRS应用呋噻米是安全的,但它可维持足够的尿量。
营养支持治疗与限盐
(1)合理限盐
补钠和限盐一直是肝硬化腹水治疗中争论的问题。
肝硬化患者每天摄入热量应在2000卡以上,以补充碳水化合物为主,肝硬化低蛋白血症时应补充优质蛋白质及维生素,蛋白质1~1.2g/kg/天,明显肝性脑病时蛋白应限制0.5g/kg/天内,补给的营养成份可参考相关指南。肝硬化病人夜间加餐3个月,多数患者血清白蛋白水平和氮平衡可恢复正常。
(2)低钠血症及处理
绝大多数肝硬化腹水患者不必要限水,但如果血钠<125mmol/L时应该适当的限水。
肝硬化腹水患者如有重度的低钠血症(血钠<110mmol/L)或出现低钠性脑病,可适当静脉补充3-5%NaCI溶液50-100ml。托伐普坦能够纠正低钠血症。在使用托伐普坦过程中,应严密监测患者尿量、体征和电解质,24h血钠上升不超过12mmol/L,以免加重循环负荷或导致神经系统脱髓鞘损害。
(3)人血白蛋白及新鲜血浆
人血白蛋白具有十分重要的生理功能。在肝硬化腹水,特别是顽固型腹水、HRS患者的治疗中,补充人血白蛋白对于改善肝硬化患者预后及提高利尿药物、抗菌药物的治疗效果都十分重要。
国外指南建议,每放1000ml腹水,补充6-8g白蛋白,可以防治大量放腹水后循环功能障碍,提高生存率。
我国肝硬化住院患者多数病情较重,对于一次性放腹水不超过5L或伴SBP患者,补充人血白蛋白剂量缺乏临床循证医学的依据,专家意见仍不统一,值得进一步研究。
腹腔穿刺放液
腹腔穿刺放腹水仍然是顽固型腹水的有效治疗方法,也是快速、有效缓解患者腹胀的方法。大量腹腔穿刺放液后的常见并发症是低血容量、肾损伤及大量放腹水后循环功能障碍。
经颈静脉肝内门体静脉分流术(TIPS)
IPS是治疗顽固性腹水的有效方法之一,可以作为需要频繁进行腹穿放腹水或频繁住院患者(≥3次/月)或肝移植的过渡治疗。TIPS同样可以缓解60~70%难治型肝性胸腔积液患者的症状。
TIPS会增加心脏前负荷,既往有心脏病的患者容易诱发心衰。因此,肝性脑病,心肺疾病、肝功能衰竭(胆红素5.8mg/dL以上)、脓毒血症被认为是TIPS的绝对禁忌症,2012年AASLD治疗指南中,还将70岁以上高龄Child-Pugh评分12分以上作为TIPS的禁忌症。
腹水超滤浓缩回输及肾脏替代治疗
(1)无细胞腹水浓缩回输
无细胞腹水浓缩回输(CART)也是临床治疗顽固型腹水的方法之一。CART可提高药物治疗无反应的失代偿期肝硬化顽固型腹水患者的生活质量,改善部分患者的症状,对肾功能无明显影响,也可作为一种有效的姑息性治疗方法。大部分患者可出现发热。
(2)腹腔α-引流泵
一种自动化腹水引流泵系统,通过腹腔隧道PleurX引流导管将腹水回输至膀胱,可通过正常排尿来消除腹水。对恶性腹水具有一定的效果,对肝硬化顽固型腹水患者的应用经验较少。
(3)腹腔-静脉分流
与内科治疗比较,腹腔静脉分流并发症多、生存期无延长,临床不推荐使用。
(4)肾脏替代治疗
肝移植
对于ChildC级肝硬化合并顽固型腹水患者应优先考虑肝移植。肝移植前尽可能控制急慢性肾损伤及感染,在等待肝移植的患者中,对血管活性药物治疗有反应者,有可能延缓进行肝移植的时间。
病因治疗与随访
引起肝硬化腹水的病因包括病毒、酒精、胆汁淤积、免疫、遗传代谢、药物及寄生虫等,应重视对原发疾病的治疗。对可进行病因治疗的肝硬化要积极进行病因治疗,病因治疗可减轻肝纤维化,降低门静脉压力,阻止或逆转肝纤维化、肝硬化的进展。
病情稳定的肝硬化合并腹水患者每3个月复查生化、血常规、凝血功能、甲胎蛋白及腹部超声等。每12个月复查胃镜以了解有无食管静脉曲张及程度。对失代偿期肝硬化患者需制定长期、甚至是终身的临床管理方案。
预后
腹水出现较为迅速,常有明显诱因,预后较好。如与门静脉高压有关,则对治疗反应较好。腹水发生的原因如为肝衰竭所致,临床表现黄疸及肝性脑病,预后差。出现肾功能衰竭,少尿或氮质血症,3个月病死率为50%~70%。失代偿期肝硬化是肝癌发生的极高危人群。
以上内容摘自:中华医学会肝病学分会.肝硬化腹水及相关并发症的诊疗指南.临床肝胆病杂志 2017,33(10):158-174.


这是一个特别罕见的病例,小女孩出生时...

双手皮肤干燥、老化,接触水后皮肤变白、脱皮,水干后...

来源:村医导刊 □湖南省卫生计生委基层卫生处 王...


5月8日,发表在Cell子刊《Cell ...