

腰酸背疼、腰弯驼背、身高变矮、稍遇外力即易发生骨折,这不属于自然衰老,这是骨质疏松惹得祸。
糖尿病患者发生骨质疏松的比例明显高于非糖尿病患者,糖尿病患者常见的髋部骨折、腕部骨折及无明显症状的脊椎骨折,绝大多数是由于骨质疏松所致,身高缩短、O型或X型腿、驼背也较常见。
糖尿病性骨质疏松是导致糖尿病患者躯体骨骼长期疼痛和功能障碍的主要原因。
那么,糖尿病和骨质疏松有什么联系?应如何预防和治疗呢?
糖尿病和骨质疏松症狼狈为奸
糖尿病患者长期高血糖可从多方面影响骨骼健康,是引起和加重骨质疏松的重要因素。
我们人体骨骼组织由两部分组成:胶原等蛋白质形成的骨基质,和以钙、磷化合物为主的骨盐。骨盐沉积在骨基质上构成骨骼。牢固坚硬的骨骼并非一成不变,而是一直保持着“骨形成”和“骨吸收”的动态平衡。
但是,这个平衡一旦被打破,就可能会出现各种类型的骨病。例如,当“骨形成”的速度跟不上“骨吸收”时,骨骼中骨量减少、骨组织微结构破坏,就会引起骨质疏松症,使得骨脆性和骨折风险大大增加。
对于糖尿病患者来说,除了存在糖、蛋白质、脂肪的代谢紊乱,也会引起钙质流失和骨代谢的异常。糖尿病的典型症状是多饮、多尿,而大量的钙、磷矿物质就会随着尿液排除体外,如果此时缺乏必要的钙剂补充,就会造成患者的“钙负平衡”,继而引发一系列的激素水平变化,促使溶骨作用增强,最终导致骨质脱钙、骨质疏松。
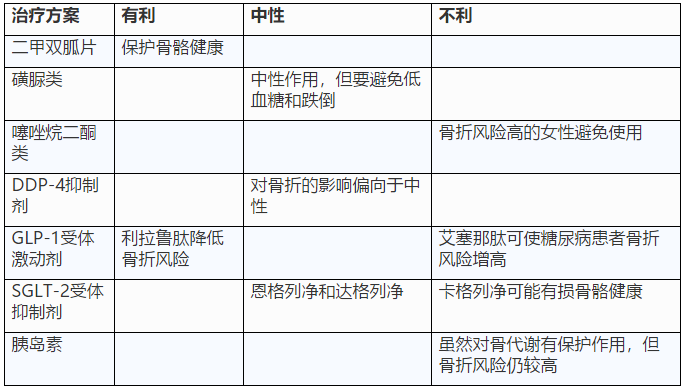
糖尿病患者体内的活性维生素D水平往往偏低,这会影响钙、磷等矿物质在肠道的吸收;2型糖尿病所特有的胰岛素敏感性下降对于骨骼的破坏更是雪上加霜,它会影响蛋白质的正常代谢,使骨基质合成减少;糖尿病患者由于饮食控制,常规食谱中的钙、镁、锌含量明显不足;一些降糖药物也可能对骨代谢产生影响(如下表),所有这些因素综合在一起,最终导致糖尿病患者骨基质减少,骨小梁破坏,骨密度降低,成为骨质疏松症发作的高危人群。
常见药物对骨代谢的影响
糖尿病性骨质疏松症的诊治
糖尿病骨质疏松诊断一般并不困难,凡糖尿病患者伴有腰背疼痛、乏力,驼背、身材变矮甚至骨折等临床症状,同时伴有尿钙升高(大于200mg/24h)时,均提示可能存在糖尿病骨质疏松。骨密度仪检查发现骨量减少可确诊。
骨密度仪检查国际判定标准:
T值≧-1.0为正常,-2.5<T值<-1.0为骨量减少,T值≦-2.5为骨质疏松症。
骨密度降低符合骨质疏松诊断标准同时伴有一处或多处骨折时为严重骨质疏松。
预防骨质疏松的方法
调整生活方式:加强营养、均衡膳食,推荐每日蛋白质摄入量为0.8~1.0克/千克体重,并每天摄入牛奶300毫升或相当的奶制品;充足日照,上午11:00至下午3:00间,尽可能多地暴露皮肤于阳光下,晒15-30分钟;规律运动,推荐规律的负重及肌肉练习,以减少跌倒和骨折风险;戒烟,限酒,避免过量饮用咖啡及碳酸饮料。
严格控制好血糖:避免糖尿病骨病的第一步是控制糖尿病,定期复查糖化血红蛋白。通过口服降糖药或胰岛素治疗有效地控制血糖水平,延缓各类微血管并发症的发生。选择治疗药物时应该注意避免使用影响钙吸收和排泄的降糖药物,及可能会增加骨质疏松和骨折风险的降糖药。
补充骨健康补充剂:成人每日钙推荐摄入量为800毫克(元素钙),50岁及以上人群每日钙推荐摄入量为1000~1200毫克,应尽可能通过饮食摄入钙,如食用牛奶及乳制品、大豆及豆制品、虾皮虾酱、油菜、小白菜、空心菜等,不足时可通过钙剂补充;
补充维生素D:成人推荐维生素D每天摄入量为400国际单位(10微克),65岁及以上的老年人因缺乏日照以及摄入和吸收障碍常有维生素D缺乏,推荐摄入量为600国际单位(15微克)/天。对于有肝肾功能损害并发症的患者及老年人,在给予足量钙剂的基础上可给予活性维生素D——骨化三醇。
骨质疏松治疗方法
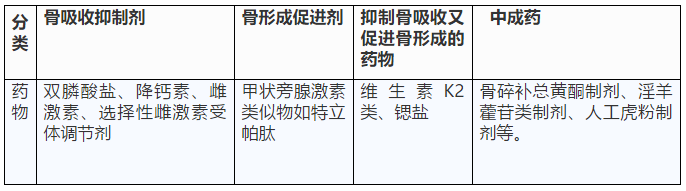
治疗糖尿病骨质疏松需结合病人具体情况,个体化选择抗骨质疏松症的药物,除了补钙、补充维生D外,在控制糖尿病的同时,可参照原发性骨质疏松相关指南进行治疗。
药物治疗:骨量减少并具有高骨折风险的患者,应使用药物治疗。
治疗骨质疏松的常见药物
康复疗法:针对骨质疏松症的康复治疗主要包括运动疗法、物理因子治疗、作业疗法及康复工程等;疼痛严重的适当给予止痛药物治疗。


这是一个特别罕见的病例,小女孩出生时...

双手皮肤干燥、老化,接触水后皮肤变白、脱皮,水干后...

来源:村医导刊 □湖南省卫生计生委基层卫生处 王...


5月8日,发表在Cell子刊《Cell ...