

哮喘是一种慢性气道炎症性疾病,具有明显的异质性和复杂的病理生理表现 [1]。根据临床表现,哮喘可分为急性发作期、慢性持续期和临床控制期 [2]。
知识点复习(滑动查看详情)
本文结合最新发布的 GINA 2021,主要探讨哮喘非急性发作期的不合理用药问题。
哮喘慢性持续期的治疗原则
哮喘长期管理的目标是症状控制良好与最小化未来风险,包括哮喘相关死亡、急性加重、持续气流受限与治疗的不良反应 [1]。绝大多数患者患者能够达到这一目标。
哮喘慢性持续期的治疗原则是以病情严重程度和控制水平为基础,选择相应的治疗方案。
哮喘治疗方案的选择既有群体水平的考虑也要兼顾患者的个体因素。在群体水平上需要关注治疗的有效性、安全性、可获得性和效价比,GINA 2021 推荐的长期阶梯式治疗方案分为 5 级,俗称「五阶梯图」(图 1)。
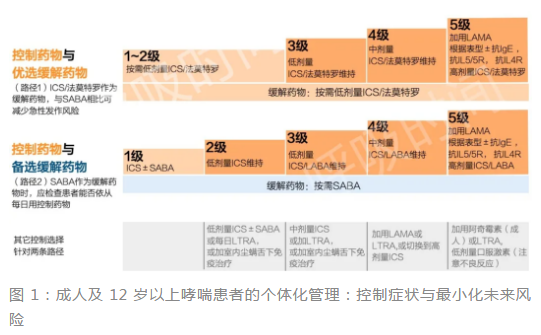
解读五阶梯图:
GINA 2021 开创性的引入了双「五阶梯图」,两条路径「双轨制」,其实与上一版并无本质差异,只是首选方案与备选方案分列了,更加一目了然;
优选方案与备选方案两条路径的主要差别在于缓解药物(急救药物)的不同,GINA 推荐用 ICS/福莫特罗作为首选急救用药,主要原因是福莫特罗虽为长效 β2 受体激动剂(LABA),但起效也很快,吸入后 1~3 分钟起效,兼有 SABA 的特性,所以低剂量 ICS/福莫特罗复合制剂不但可以作为长期维持用药,还可作为按需急救用药,可简化用药,并可增加患者依从性。
首选方案变成了「四阶梯图」,前两级因治疗方案相同,都是按需低剂量 ICS/福莫特罗,所以二合一了。
知识点复习(滑动查看详情)
常见不合理用药点评
哮喘长期管理的目标是控制当前症状与最小化未来风险,合理规范化用药既要遵循 GINA 等指南,也要兼顾患者的个人因素而个体化治疗。但在临床实践中不规范不合理用药的情况并不少见,常见有以下几个误区:
误区 1:平时完全不用药
有哮喘病人平时不用药,发作了急来抱佛脚,上门急诊直接要求输液治疗。
部分哮喘患者平时症状控制较差,对药物特别是激素或吸入装置有抵触情绪,过度担心药物毒性与不良反应而坚持不用药,并未考虑到哮喘未控制对个人健康与生活质量的不利影响,这种观念是错误的,任何都应该权衡利弊。
哮喘是一种慢性气道炎症性疾病,需要每天使用并长时间维持的药物,这些药物主要通过抗炎作用使哮喘维持临床控制并减少未来风险(如哮喘相关死亡、急性加重、持续气流受限等)。
部分哮喘控制非常好处于或接近临床控制期(无喘息、气促、胸闷、咳嗽等症状 4 周以上,1 年内无急性发作)的患者,不必长期每日用药,只需按需用药即可(参见图 1 优选路径第 1~2 级治疗)。
误区 2:单用 SABA
门诊上哮喘患者长期单用 SABA 并不罕见,SABA 应按需使用,不宜长期、单一、过量应用。
哮喘是一种慢性气道炎症性疾病,慢性持续期长期维持用药以 ICS 为首选。SABA 有缓解支气管痉挛作用,可暂时部分缓解症状,但并不能压制气道炎症。
长期规律性频繁使用 SABA 可使 β2 受体功能下降,气道高反应反弹,支扩剂效果减弱 [3],增加过敏反应并增加气道嗜酸粒细胞炎症 [4]。
大剂量频繁使用 SABA 临床结局不良:SABA ≥ 3 支/年(平均 1.7 吸/天)伴更高的急诊就诊 [5];SABA ≥ 12 支/年伴更高的死亡风险 [6]。
目前认为当按需使用 SABA 时应同时联合吸入低剂量的 ICS(证据等级 A),ICS + LABA 复合制剂(证据等级 A),ICS + 福莫特罗复合制剂用于维持加缓解治疗方案(证据等级 A),均可明显提高治疗效果 [2]
误区 3:单用 LABA
长期单用 LABA 增加哮喘死亡的风险,不推荐长期单独使治疗(证据等级 A)[2]。
误区 4:无指征使用 LABA + LAMA + ICS 三联
有临床医生或患者认为新药、高价药就是好药,认为三联用药简单方便且作用强大而不加选择的使用,这也是不合理的。
使用三联制剂一般要求是哮喘达到第 5 级,在 ICS/LABA 基础上加用 LAMA。使用三联的时机关键是识别第 5 级。绝大多数日子有哮喘症状、行走时有哮喘症状 ≥ 1 次/周或肺功能低,如果经规范的第 4 级治疗哮喘仍未控制则应升级到第 5 级,原则上此时才可考虑三联。
误区 5:长期单独口服氨茶碱
氨茶碱由于价格低廉,在我国广泛使用,但氨茶碱有效血药浓度与中毒浓度接近,且影响茶碱代谢的因素较多,如同时应用喹诺酮类或大环内酯类等可影响茶碱代谢而使其排泄减慢,增加其毒性 (恶心、呕吐、心率增快、心律失常等)[7]。现在氨茶碱在哮喘治疗中的地位比较低,GINA 2021 不推荐在急发作期使用氨茶碱,因 SABA 更安全更有效,慢性持续期口服氨茶碱至少不应该是 「 唯一主打品种 」。
误区 6:长期口服激素
糖皮质激素是最有效的控制哮喘气道炎症的药物。对于大剂量 ICS + LABA 仍不能控制的慢性重度持续性哮喘(第 5 级),可以附加小剂量口服激素(OCS)维持治疗。
但长期使用 OCS 不良反应较多,可以引起骨质疏松症、高血压、糖尿病、下丘脑?垂体?肾上腺轴抑制、肥胖症、白内障、青光眼、皮肤变薄、肌无力等,所以应严格 OCS 适应症,1~4 级患者不宜常规使用 OCS,第 5 级也要求根据哮喘表型有选择的使用。
ICS 是哮喘慢性持续期的首选用药,ICS 局部抗炎作用强,药物直接作用于呼吸道,所需剂量较小,全身性不良反应较少。ICS 可有效控制气道炎症、降低气道高反应性、减轻哮喘症状、改善肺功能、提高生活质量、减少哮喘发作的频率和减轻发作时的严重程度,降低病死率。
误区 7:单用 LTRA
白三烯受体拮抗剂(LTRA)如孟鲁司特可减轻哮喘症状,可作为轻度哮喘的替代治疗药物和中重度哮喘的联合用药,但其抗炎作用不如 ICS,原则上不应作为首选。
误区 8:无指征使用生物靶向药物
生物靶向药物,如抗 IgE 单克隆抗体、抗 IL?5 单克隆抗体、抗 IL?5 受体单克隆抗体和抗 IL?4 受体单克隆抗体等,价格比较昂贵,是重度哮喘(第 5 级)的附加治疗药物,应严格按照药物说明书适应症用药,不可滥用。
误区 9:长期使用抗组胺药
抗组胺药物在哮喘治疗中作用较弱,主要用于伴应变性鼻炎(过敏性鼻炎)的哮喘患者,不建议长期使用 [2]。
误区 10:长期使用口服 β2 受体激动剂
口服 β2 受体激动剂如沙丁胺醇、特布他林、丙卡特罗等,使用虽较方便,但心悸、骨骼肌震颤等不良反应比较吸入给药时明显。
总结
哮喘慢性持续期的治疗原则是以患者病情严重程度和控制水平为基础,选择相应的治疗方案。
哮喘治疗以抗炎为基础,慢性持续期以 ICS 首选;
深入掌握 GINA 2021 的 「 长期治疗方案 — 五阶梯图(图 1),酌情升降级治疗,找到维持哮喘控制的最低有效治疗级别;
哮喘治疗应规范化个体化,特实施有效的管理,合理用药,对于提高哮喘的控制水平,改善患者生活质量具有重要作用。
参考文献:
1. Global Initiative for Asthma. Global strategy for asthma management and prevention: update 2021[EB/OL]. [2021-04-26]. http://www.ginaasthma.org/.
2. 中华医学会呼吸病学分会哮喘学组. 支气管哮喘防治指南 (2020 年版). 中华结核和呼吸杂志 2020:1023–48.
3. Hancox RJ, Cowan JO, Flannery EM, Herbison GP, McLachlan CR, Taylor DR. Bronchodilator tolerance and rebound bronchoconstriction during regular inhaled beta-agonist treatment. Respir Med 2000;94:767–71. doi: 10.1053/rmed.2000.0820.
4. Aldridge RE, Hancox RJ, Robin Taylor D, Cowan JO, Winn MC, Frampton CM, et al. Effects of terbutaline and budesonide on sputum cells and bronchial hyperresponsiveness in asthma. Am J Respir Crit Care Med 2000;161:1459–64. doi: 10.1164/ajrccm.161.5.9906052.
5. Stanford RH, Shah MB, D’souza AO, Dhamane AD, Schatz M. Short-acting β-agonist use and its ability to predict future asthma-related outcomes. Ann Allergy Asthma Immunol 2012;109:403–7. doi: 10.1016/j.anai.2012.08.014.
6. Suissa S, Ernst P, Boivin JF, Horwitz RI, Habbick B, Cockroft D, et al. A cohort analysis of excess mortality in asthma and the use of inhaled beta-agonists. Am J Respir Crit Care Med 1994;149:604–10. doi: 10.1164/ajrccm.149.3.8118625.
7. 中华医学会; 中华医学会杂志社; 中华医学会全科医学分会; 中华医学会呼吸病学分会哮喘学组; 中华医学会《中华全科医师杂志》编辑委员会; 呼吸系统疾病基层诊疗指南编写专家组; 支气管哮喘基层诊疗指南 (2018 年). Guideline for primary care of bronchial asthma (2018) 2018;17:751-762 AB. doi: 10.3760/cma.j.issn.1671-7368.2018.10.002.


这是一个特别罕见的病例,小女孩出生时...

双手皮肤干燥、老化,接触水后皮肤变白、脱皮,水干后...

来源:村医导刊 □湖南省卫生计生委基层卫生处 王...


5月8日,发表在Cell子刊《Cell ...